Еженедельная статистика трансплантаций
Путь к новому органу: от диагноза до выписки из больницы
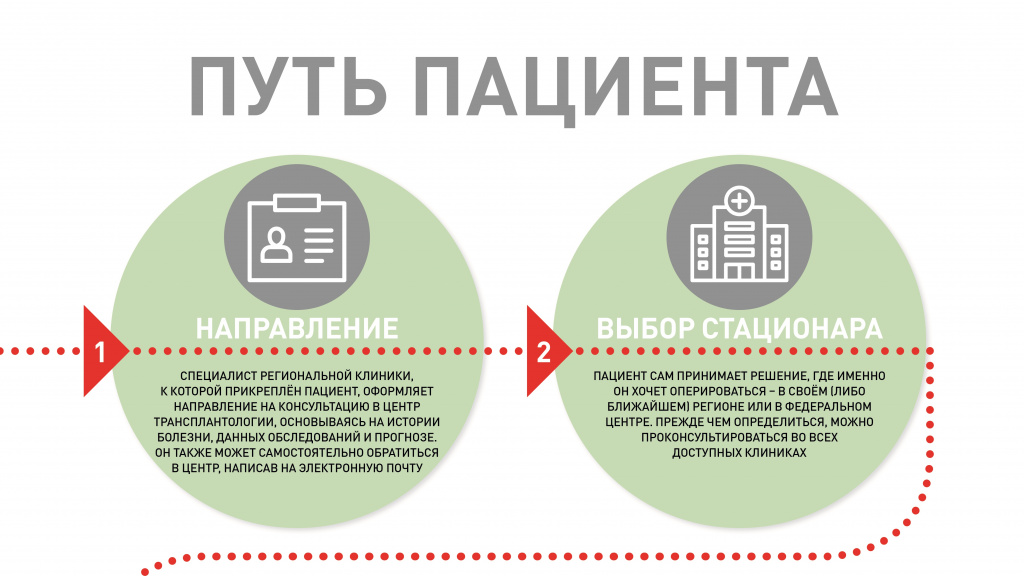
Речь о трансплантации заходит в том случае, если у пациента заболевание, грозящее отказом жизненно важного органа, и при этом все возможности консервативной медицины исчерпаны. Пациент может получить направление в Центр трансплантологии для решения вопроса о пересадке или самостоятельно обратиться в центр, написав на электронную почту и прикрепив к сообщению свои выписки и анализы.

В России таких центров сегодня 63, они есть в 34 регионах страны из 85, в некоторых – не по одному. Все они оснащены необходимым оборудованием, запускались под контролем медицинских кураторов из федерального центра, там же проходили обучение бригады региональных специалистов.
Где делать пересадку, если она показана?
«Решение – за самим пациентом, – рассказывает Елена Туаева, руководитель отдела организации медицинской помощи Национального медицинского исследовательского центра трансплантологии и искусственных органов им. ак. В.И. Шумакова. – Выбор центра трансплантации, как и выбор медицинской организации по любому другому поводу – его право. При желании он может получить консультации во всех доступных учреждениях и затем определиться, исходя из того, где установился лучший контакт с врачом и где в целом ему больше понравилось».Это может быть ближайший к месту прикрепления пациента региональный стационар или головное учреждение – Центр имени Шумакова в Москве.
На первом этапе пациенту-немосквичу необязательно ехать в столицу: врачи из краевой или областной больницы могут запросить телемедицинскую консультацию в НМИЦ, чтобы решить вопрос о госпитализации и провести максимум предварительных обследований по месту жительства.
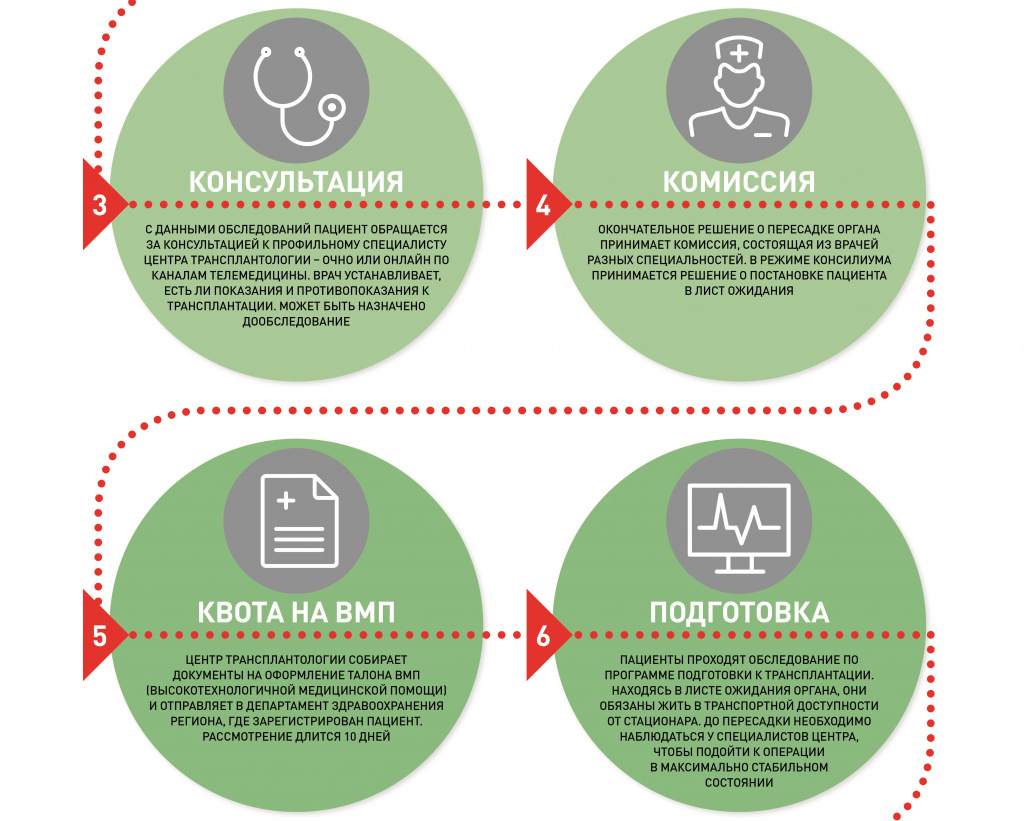
Центр Шумакова проводит десятки таких консультаций каждую неделю. Специалисты – нефролог, гепатолог, кардиолог (и т.д., в зависимости от того, какой орган требуется пересадить) изучают результаты анализов и устанавливают первичные показания и противопоказания к пересадке органа. Не исключено, что какие-то исследования и тесты будут назначены дополнительно.
Если для консультирующего врача очевидно, что спасти пациента может только такой радикальный метод лечения как трансплантация органа, вопрос передаётся на рассмотрение врачебной комиссии центра. Несколько докторов разных специальностей в режиме консилиума принимают окончательное решение.
Те, кто планирует оперироваться в столице, должны иметь в виду, что в условия постановки в лист ожидания органа входят ежемесячные контрольные обследования у врача в центре трансплантации и транспортная доступность от этого центра. В какое бы время дня и ночи ни нашёлся подходящий орган от посмертного донора, пациент обязан по первому звонку в течение нескольких часов прибыть на операцию. Это связано с тем, что время консервации донорского органа, после которого он сохраняет жизнеспособность, весьма ограничено. Поэтому в ожидании органа от посмертного донора пациенту-немосквичу придётся изыскать средства на временное жильё в столице или в Подмосковье – или обратиться в благотворительный фонд. С родственной пересадкой проще: такие операции назначаются заранее, их легче планировать, можно сразу приехать на госпитализацию.
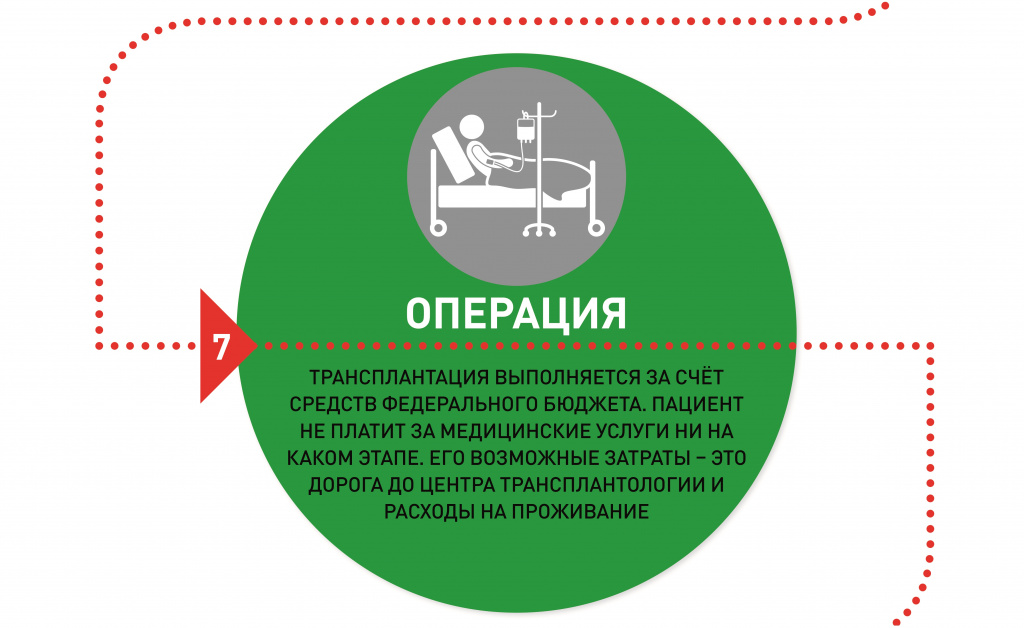
Пересадка органов гражданам РФ финансируется из государственного бюджета по квотам ВМП (высокотехнологичной медицинской помощи). Самому пациенту платить за неё не нужно. Его затраты – это дорога до стационара (в ряде случаев она оплачивается из регионального бюджета) и расходы на проживание. Все документы на оформление квоты центр трансплантации тоже собирает сам, без участия пациента – и сам отсылает их в регион, в департамент или министерство здравоохранения. На местах оформление длится до 10 дней.
Затем наступает время подготовки. Перед пересадкой органа все пациенты проходят детальное обследование. Задача врачей – максимально компенсировать состояние больного: чем в более стабильном виде он подойдёт к хирургическому этапу, тем лучше пройдёт операция и легче будет его восстановление.
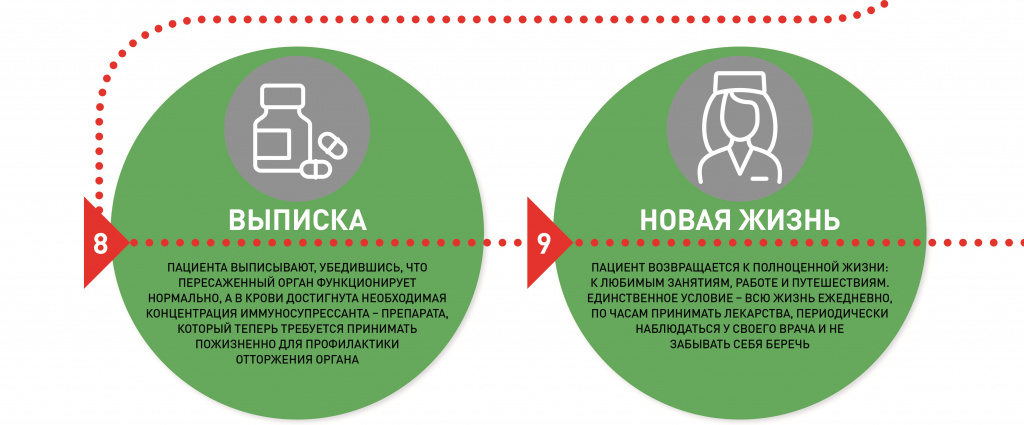
Выписка, как правило, происходит примерно через 2 – 4 недели после успешной трансплантации. Эти сроки могут варьировать. Лечащие врачи ориентируются на два фактора: как работает пересаженный орган и достигнута ли в крови нужная концентрация иммуносупрессантов – препаратов, подавляющих иммунитет и не позволяющих организму отторгнуть «чужой» орган.
Контакт с трансплантологами на этом не прерывается. Врачи продолжают регулярно наблюдать за здоровьем пациента. Частота контрольных визитов в центр трансплантации зависит от срока после операции и конкретного состояния каждого реципиента. Врачи подходят к пациентам индивидуально, в зависимости от состояния: могут приглашать их на обследование раз в три месяца, каждый месяц, раз в две недели или даже чаще. В остальное время люди с пересаженными органами ведут полноценную жизнь с незначительными ограничениями. Например, им рекомендуется избегать инфекций, насколько это возможно.
«Единственное, что изменится навсегда, – предупреждает Елена Туаева, – это регулярный, по часам, приём препаратов иммуносупрессии: точно в назначенное время. Это правило пациент должен железно внести в свою жизнь. Об этом мы всегда говорим человеку до трансплантации и стараемся следить за этим после. Иммуносупрессия необходима, чтобы новая почка, печень или сердце прижились и служили долгие годы».